診療をしていると「経過観察」を行わないといけない状況が生じる。
「その場では判断できないため、時間をおいて判断する」ということだが、患者が不信感を持つこともある。
「かかりつけの先生が、いつも『様子を見ましょう』と言うばかりで何もしてくれないので、心配で来ました」
私がよく外来で患者さんから言われる言葉です
「様子を見ましょう」と医師が言うのは、「何も治療をせずに、一定期間をおいてからもう一度診察や検査をする必要がある」と判断した時です。
今回は経過観察について考えてみる。
皮膚科で「待つ」状況
皮膚科では皮疹を伴う発熱患者を診ることがある。
初診時は重症薬疹なのか、それともウイルス感染症なのか判断がつかないことが多い。
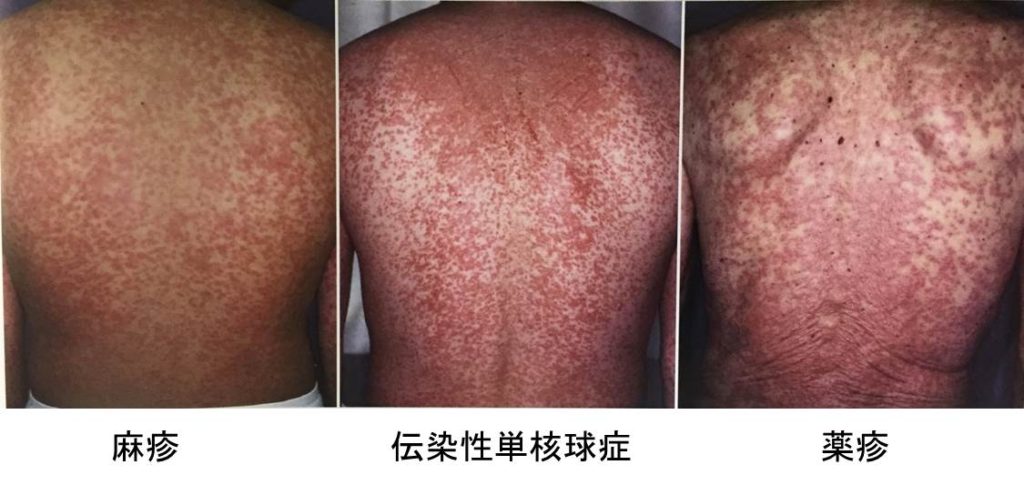
( MB derma 162, 70, 2010)
重症薬疹であれば高容量のステロイドを投与する。
一方、感染症であればステロイド投与はしたくない。
こういう場合、「まず何も治療はせず待ち、ウイルス感染症を除外した後にステロイド治療を行う」という方針を取る場合がある。
しかしこれが非常に難しい。「待ち」の間、何も治療が行われていないことに対する患者の不安は大きく、医師への不信感が募ってしまう場合が多々ある。
そんな時、「ただ何でもいいから輸液をしておく」なんてことが意外と大事だったりする。
適正使用の面では推奨できないが、抗菌薬を投与することも一つの選択肢である。
何か治療が行われていることで患者の不安は和らぐ。
「待つ」ときに医師の実力が問われる
精神科医の春日武彦先生は著書の中で「待つ」ことについて書かれている。
精神科の診療においても「待つ」しかない場合があるそうだ。
待つしかない、多少なりともトラブルが訪れないと手出しができない場合がある。
丹念に根気よく、ひととおりのことをして「待つ」のが重要である。
そして「待つ」ときにこそ医師の実力が問われるのだという。
何もしていないと、不安になるし周りの目も気になる。
余裕を持って「待つ」ためには、相応の経験や自信が必要である。
客観的にみれば、待っているのか放置しているのか区別はつきにくい。だから気まずい。不安になる。
援助者の実力はそうしたときに問われる。待つためには、相応の経験や自信がいる。自分の方針をきちんと説明できるだけの頭の整理がついているということである。
しかし現場では必ずしも自信を持つことができるわけではない。
「待つ」時間が発生しないようにする
いつも紹介するmedtoolz先生も著書で「待つ」ことに関して書かれている。
救急の現場では「待つ」時間が発生する場合がある。その時間にクレームが発生しやすいのだという。
外傷治療の急性期には、輸液を入れて、落ち着くまで「待つ」時間が発生することがある。
「待つ」ことには意味があるのだけれど、外からだと状況は止まっているように見えてしまう。身内の方がたくさん集まっているときには目線が痛くてものすごく辛い。
「待ち」を入れるやりかたは、実際にやってみると相当な精神力が必要になることがわかる。
クレームを避けるためには、なるべく「待つ」時間が発生しないように「常に状況を動かす」ことが大事。
CT検査は「死へのトンネル」と言われ推奨されていないが、効果的な武器になる。
目線に対する耐性は、患者の状態と手元にある情報の量で決まる。
こういうときに、なるべく早いタイミングでCTスキャンを撮影できると、状況をコントロールするのがずいぶん楽になる。
設備とか人員が整っていない施設で患者を受け持つときは、「常に状況を動かす」ことを心がけて、検査や治療のプランを立てたほうがいいと思う。
「常に状況を動かす」ことはとても重要な戦略である。
単に経過観察といっても奥が深いし難しい。





コメント