皮膚科では外用抗真菌薬を頻繁に使用する。
しかしたくさんの種類があって、どのように使い分けたらいいかわかりにくい。
そこで今回、外用抗真菌薬のランク表を作成してみた。
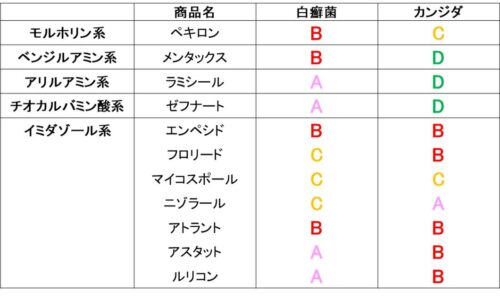
この表の詳細について解説していく。
抗真菌薬のランクづけ
ガイドラインによると、それぞれの外用抗真菌薬に臨床効果の違いはないとされている。
「だから使い分けの指針は一切ありません」…といってしまったらそれでおしまいでブログに書く意味がない。
処方には何かデータの裏付けが欲しいところである。
そこで参考にするのがMICのデータ。
MICは菌の増殖を阻止するのに必要な最小の薬剤濃度。MICが小さいほうが主剤の抗菌活性が高いと考えられる。
外用薬の効果は主剤のMICだけでなく、主剤の濃度や基剤の種類などで大きく変わる。
そのためin vitroのデータが必ずしも臨床効果に反映されるわけではないが、薬剤選択の参考にしても悪くはないだろう。
(MICで抗菌作用を語るのはけしからん!間違っている!と怒る人もいるが、その他に選択の参考になるような臨床試験のデータもないので…)
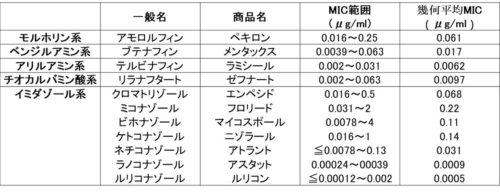
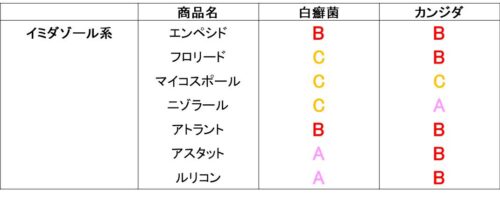
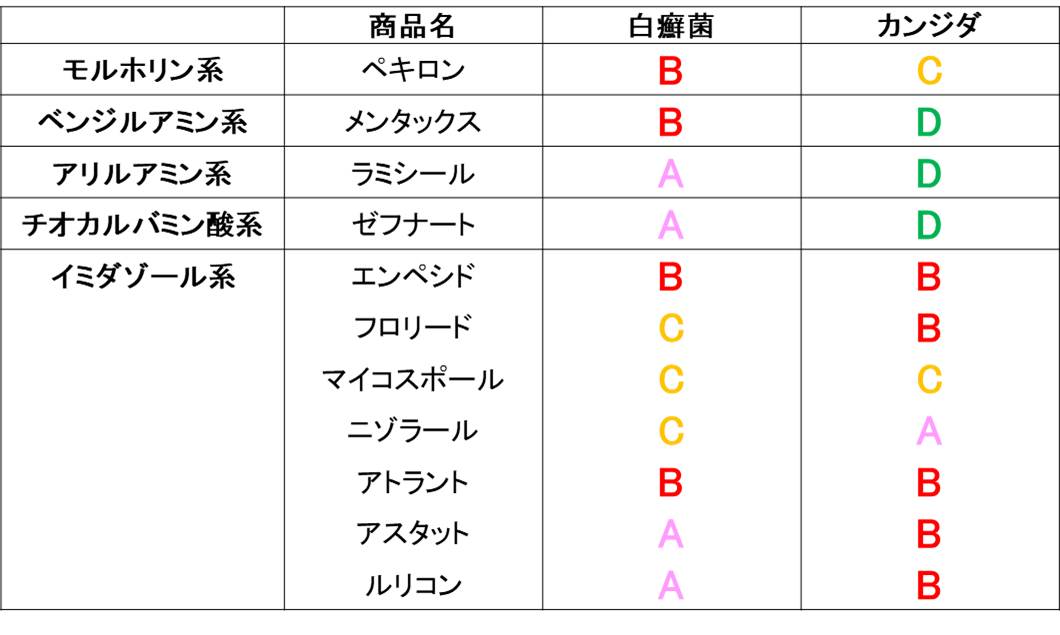
論文では、それぞれの薬剤のMICが白癬菌とカンジダに分けて調べられている。
日皮会誌117(2): 149, 2007
■白癬菌のMIC
■カンジダのMIC
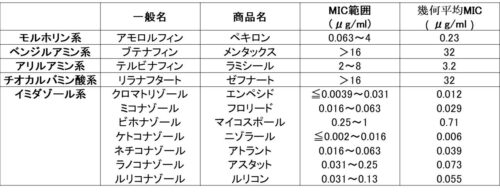
このままでは分かりにくいのでランクを作成。
ランク
- A:平均MIC < 0.01
- B:0.01 < 平均MIC < 0.1
- C:0.1 < 平均MIC < 1
- D:平均MIC > 1
このランクに基づいて表を作ってみると以下のようになる。

この表をもとにして、外用抗真菌薬を詳しく解説していく。
抗真菌薬の2つの系統
外用抗真菌薬は、イミダゾール系と、それ以外の2つに分けると考えやすい。
- イミダゾール系
- 非イミダゾール系(モルホリン、ベンジルアミン、アリルアミン、チオカルバミン酸)
これらの薬剤はともに真菌の細胞膜合成を阻害する。
しかし作用部位が異なっている。
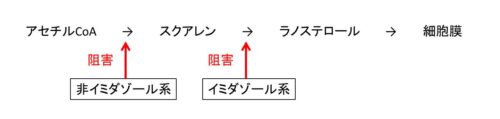
(モルホリン系の作用部位だけは違って、ラノステロールと細胞膜の間)
基本的に非イミダゾールは白癬菌に強く、イミダゾールはカンジダに強いと考えてよいだろう。
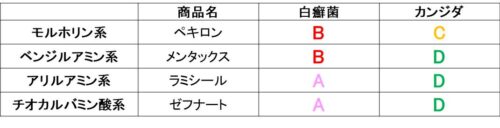
「ん?でもイミダゾールで白癬菌に強いやつもあるぞ」と気づいた人もいるだろう。
ここで少し外用抗真菌薬開発の歴史をまとめてみたい。
外用抗真菌薬の歴史
最初に開発された外用薬は、1975年発売のイミダゾール系抗真菌薬エンペシド(クロマトリゾール)。
1980年代は、皮膚への浸透性と貯留性が高い薬剤を求めて、様々なイミダゾール系の薬剤が開発された。
そしてその目的は、1986年に1日1回の外用で有効なマイコスポールが発売されたことで達成される。
- 1975年クロマトリゾール→1日2~3回
- 1980年ミコナゾール →1日2回
- 1981年エコナゾール →1日2回
- 1982年イソコナゾール →1日2回
- 1985年スルコナゾール →1日2回
- 1985年オキシコナゾール →1日2回
- 1986年ビホナゾール(マイコスポール)→1日1回
しかし肝心の水虫菌(白癬菌)への抗菌力があまり高くない。
そこで1990年代以降の設計思想は、白癬菌に対する抗菌力を高めることになった。
開発の流れは大きく2つに分かれる。
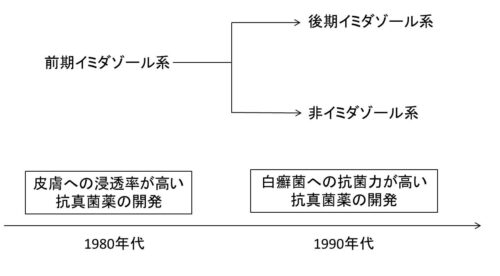
1つは白癬菌に対してもっと効果が高いイミダゾール系の開発。
もう1つはイミダゾール系以外の薬剤の開発である。
発売年を見ると、1990年代以降の後期イミダゾール系は白癬菌に対する抗菌力が上がっているのがわかる。
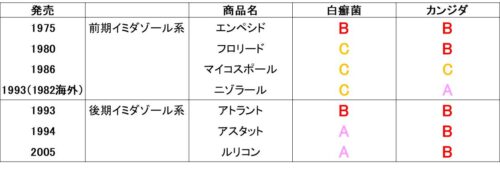
(ニゾラールは90年代発売だが、海外では80年代に発売されている前期イミダゾール)
非イミダゾール系も発売は1990年代で、白癬菌に対する抗菌力が上がっている。
ただしカンジダへの抗菌力が犠牲になってしまっている。
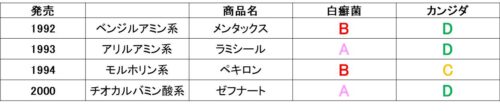
というわけで白癬菌にもカンジダにも強い後期イミダゾールが一番優れた薬剤と言えるだろう。
しかしイミダゾール系には一つ重大な問題がある。
抗真菌薬の使い分け
イミダゾール系の問題点は交差反応である。
過去の論文では、イミダゾール系で接触皮膚炎を起こした患者の60%が、他のイミダゾール系薬剤にも反応したと報告されている(日本医科大学雑誌 63(5): 356, 1996)。
イミダゾール系の薬剤はたくさん発売されていて、市販薬にも配合されているため、すでに感作されている人がたくさんいるはずだ。
つまり初めて使う薬であっても、交差反応で接触皮膚炎を起こしてしまう可能性があるのだ。
というわけで白癬菌に対しては非イミダゾール系のほうが安全かもしれない。
もしイミダゾール系で接触皮膚炎を起こした場合は、系統が違う薬剤に変更する必要がある。
そのため非イミダゾール系の薬剤も採用しておくのが望ましい。
内服抗真菌薬
最後におまけで内服抗真菌薬についても書いておきたい。
実は内服薬ではイミダゾール系は使われていない。
深在性真菌症に対して有効な最も古い抗真菌薬は1962年に発売されたアムホテリシンBである。
しかし注射でしか使えないことと、副作用が多いという欠点があり、それに代わる薬剤として開発が進められたのがイミダゾール系抗真菌薬。
しかしイミダゾール系で実用化されたのは注射薬と外用薬のみだった。
(内服薬のケトコナゾールが承認までされたが、副作用が問題で発売にはいたらなかった)
そこでイミダゾールの開発は断念。イミダゾールを改良したトリアゾールの開発が進められる。
そしてついに念願の内服薬フルコナゾール(ジフルカン)が完成。
ジフルカンはその使いやすさから爆発的にヒットし、今でも現役で使用されている。
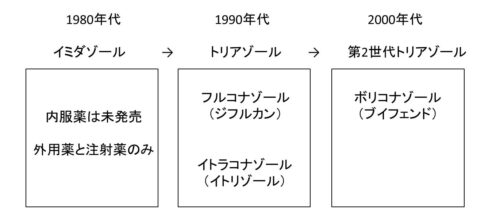
しかしジフルカンは使用されすぎて耐性菌が問題になってきた(アスペルギルスに効果がないことも問題だった)。
そのためトリアゾールをさらに改良した第2世代トリアゾール系(ブイフェンド)も実用化されている。
というわけで内服薬は、イミダゾールの開発が継続された外用薬とは全く違った進化を遂げているのである。
まとめ
今回は抗真菌薬についてまとめてみた。
MICで抗菌作用を語るのはけしからん!間違っている!と怒る人もいるが、歴史を知ることで少し理解が深まるのではないだろうか。
この内容を知ると、「クレナフィンが初めての外用トリアゾール系抗真菌薬」であることや、「ネイリンがブイフェンドに続く第3世代のトリアゾール内服薬」であることの意味なども理解できてくるだろう。
ちょっとマニアックな皮膚科医の薬剤の使いかたシリーズ。次回は抗ヒスタミン薬についてまとめてみたい。
▼皮膚科医の薬剤の使いかたシリーズ▼




コメント