今回は薬疹の話。
「薬疹でしょうか?」という質問を受けることがよくある。
薬疹はありとあらゆる皮膚症状を起こす。
つまりすべての皮疹に薬疹の可能性があるということだ。
質問の答えは「わかりません」である。
そこで他科の先生からこんな御意見をいただくこともある。
「薬疹ですか?」って皮膚科医に聞いても「薬疹も否定できません」みたいな中途半端な返事しかもらえない。プロならもっとはっきりせいよ!
耳が痛いお言葉だが、それが現実なのである。
ただし薬疹に典型的な症状というのはあり、ある程度の予想はできる。
このあたりのことについて、NEJMの薬疹の総説と自分の考えをまとめてみる。
「Clinical practice. Exanthematous drug eruptions.」N Engl J Med 366: 2492, 2012
薬疹の種類
薬疹は大きく2つの種類に分けられるが、これが区別できていない人が多い。
- Ⅰ型アレルギー
- Ⅳ型アレルギー
これらはまったく別の疾患で、検査も治療法も異なっている。
今回扱うのはⅣ型アレルギーである。
薬疹の見た目
薬疹はありとあらゆる皮疹を起こす。
しかし頻度が高い症状というのがある。
紅斑型薬疹(紅斑丘疹型と多形紅斑型)である。特徴は表面がツルツルした紅斑。
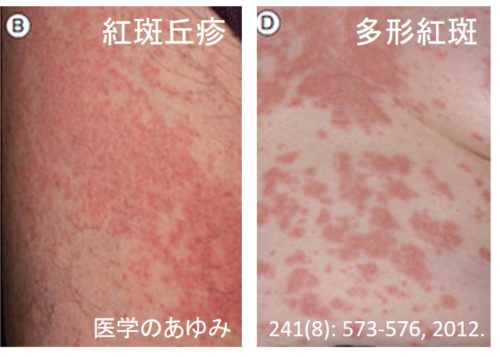
(ちなみにこれらは教科書では明確にわけられているが、実際には鑑別ができない症例も多い:J Dermatol. 47(2): 169, 2020)
薬疹の60%以上を紅斑丘疹型と多形紅斑型の2つが占めるとされている。
Of approximately 400 cases that have been registered, over 60% are of the erythema multiforme(EM) or maculopapular eruption(MPE) type.
J Dermatol. 47(2): 169, 2020
なのでこれらの症状をみたらまず薬疹を疑う。
これらのタイプの問題点はウイルス性発疹症との鑑別が難しいこと。
Viral exanthems are often difficult to differentiate from drug-induced exanthems.
N Engl J Med 366: 2492, 2012
下の写真のようにまったく見分けがつかない(ウイルス性は四肢優位、薬疹は体幹優位といわれることもあるがあくまで参考程度)。
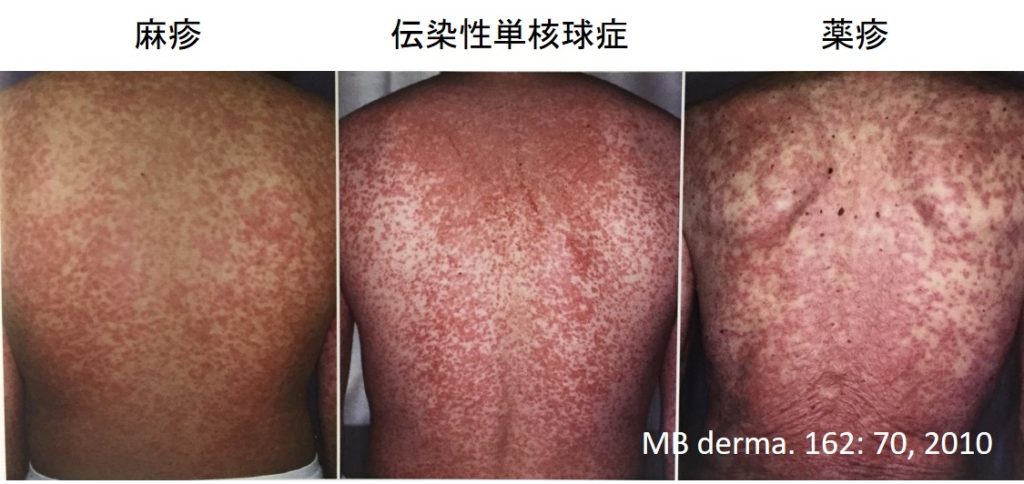
ほかにも様々な感染症や膠原病なども鑑別する必要がある。
つまり見た目で薬疹と確定することは不可能だということ。
薬疹の診断
それではどうやって診断するのか。
一番確実なのは、もう一度同じ薬剤を投与すること。
ただしこれはリスクと手間の問題で現実的ではない。
診断の参考になるのは3つ。
- 検査
- 薬歴
- 薬の種類
1. 検査
薬疹を診断するための検査というものがある。
DLST(薬剤添加リンパ球刺激試験)とパッチテストである。
ところがこれらの検査は陽性率が高くないため、あまり当てにはならない。
【検査の陽性率】
・DLST:40-60%
・パッチテスト:30-50%
治療 89(12): 3281, 2007
また皮膚生検を行っても、一部の重症薬疹を除いて鑑別はできない。
Skin biopsy may help identify SJS–TEN or AGEP in their early phases, but specific histopathological features that would distinguish exanthematous eruptions from DRESS and viral exanthems early in their course are lacking.
N Engl J Med 366: 2492, 2012
ということで検査はあくまで参考程度である。
2. 薬歴
薬歴は大きなヒントになる。
鑑別のカギは日数。
通常の薬疹は投与開始後4日以降に発症することが多い。
First-time exanthematous drug eruptions and T-cell–mediated severe cutaneous reactions typically begin to appear 4 to 21 days after the start of treatment with the responsible medication.
N Engl J Med 366: 2492, 2012
一方薬剤投与から3日以内の発症はウイルス性発疹症の可能性が高い。
Because of the time required for hypersensitivity to develop in a patient not previously sensitized to a particular drug, a rash that appears within 3 days after the drug has been initiated for these indications is more likely to be due to infection than to the drug.
N Engl J Med 366: 2492, 2012
ただしすでに感作されていた場合は3日以内に薬疹が発症することもあるので、この基準も絶対ではない。
3. 薬の種類
あとは薬疹を起こしやすい薬剤があるので、これらを使用している場合は疑いやすい。
抗菌薬、抗てんかん薬、NSAIDsなど。
(しかしただ「処方頻度が高い」だけかもしれないので注意は必要)
薬疹の原因薬剤①
- 抗菌薬:41.9%
- 消炎鎮痛薬:13.0%
- 循環器用薬:11.7%
- 抗てんかん薬:10.1%
日皮アレルギー会誌 7(3): 115, 1999
薬疹の原因薬剤②
- 抗菌薬:42.6%
- 抗けいれん薬:22.2%
- NSAID:18%
J Postgrad Med. 2001 Apr-Jun;47(2):95-9.
ということで薬疹を確定診断することはほぼ不可能なので、現場では薬歴や投与期間、投与薬剤などを参考にして「薬疹疑い」として対応している。
「薬疹ですか?」と聞いて、「薬疹の可能性は否定できません」なんて微妙な回答をされても、「コイツ使えねえ」なんて思わないでほしい・・。
また「原因薬剤を確定させてください」という依頼を受けることも多い。
しかしここまでの説明で分かる通り、それも極めて難しいのである。
薬疹の治療
次は治療について。
薬疹を疑った場合、まず薬剤を中止する。
さらに治療を考える上で重要なのは、重症薬疹かどうかである。
重症薬疹でなければ、薬剤中止後1週間くらいで自然消退する。
Most drug-induced exanthematous eruptions evolve rapidly, are symmetric and widespread,
reach the maximal extent within 2 days after the elimination of the causative drug, and fade within a week after the drug is eliminated.N Engl J Med 366: 2492, 2012
8割は対症療法のみで治る軽症例。2割程度が全身ステロイド投与を必要とする重症例である(日皮会誌 122(10): 2495, 2012)。
では重症薬疹をどうやって見分けるのか。
重症薬疹について
重症薬疹に分類されているのは主に4種類。
- スティーブンスジョンソン症候群(SJS)
- 中毒性表皮壊死症(TEN)
- 薬剤性過敏症症候群(DIHS)
- 急性汎発性発疹性膿疱症(AGEP)
ここでは代表的なスティーブンスジョンソン症候群(SJS)について取りあげてみる。
重症薬疹がどんなものなのかは、あまり理解されてない気がする。
AとBどちらが重症薬疹か分かるだろうか。
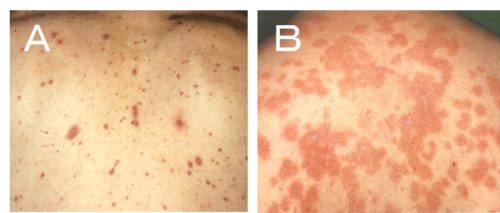
(インフォームドコンセントのための最新皮膚カラーアトラスより)
答えはA。
重症というと「皮膚症状がひどい」というイメージがあると思うが、SJSの診断基準では皮疹の重症度はあまり関係ない。
- 発熱
- 粘膜病変
- びらんは体表面積の10%未満
3はTENとの鑑別のための項目なので、基本的には発熱と粘膜疹があるかどうかが問題になる。
先ほどの症例のAは粘膜疹を伴っており、スティーブンスジョンソン。
ということで皮膚科医はまず粘膜症状があるかどうかを確認する。
進行してしまうと全身にびらんが出現しTENになる。TENの死亡率は高い(20~30%)。
SJSとTENのだいたいのイメージ
- 発熱+粘膜疹→SJS
- SJS+全身のびらん→TEN
早期の治療介入を行いTENへの進行を防ぐのが皮膚科医の重要な仕事である。
まとめ
重症薬疹については教科書に詳細に書かれているが、薬疹全体についての話は少ないような気がする。
そこで今回は薬疹の基礎についてまとめてみた。
薬疹はあらゆる皮膚症状を起こす。そのため「薬疹を勉強することは、皮膚科全体を勉強すること」ともいわれている。
薬疹の全貌はとてもまとめられないので、薬疹の奥深い世界をもっと知りたい方は教科書や論文を参考にしてほしい。
Twitterで毎日医学情報を発信しています。
▼皮膚科おすすめ教科書15選▼

▼皮膚科についての色々な記事をまとめています▼




コメント